
Chefarzt der Abteilung für Rheumatologie und Osteologie
Klinik DER FÜRSTENHOF Bad Pyrmont
Die Schuppenflechte (Psoriasis) ist weit mehr als nur eine Hautkrankheit; sie kann auch Gelenke, Sehnenansätze und die Wirbelsäule befallen. Obwohl bekannt ist, dass Psoriasis zu "Schuppenflechtenrheuma" oder Psoriasis Arthritis führen kann, erfolgt die Diagnosestellung häufig verzögert. Diese komplexe Diagnose erfordert die Expertise von internistischen Rheumatolog:innen und stellt eine zentrale Herausforderung in diesem Fachbereich dar.
Lesen Sie im folgenden Artikel alle wichtigen Informationen zur Erkrankung Psoriasis Arthritis sowie den Einzelheiten zur Reha bei Psoriasis Arthritis.
Die Ursache für die Schuppenflechte (Psoriasis vulgaris) und die Psoriasis Arthritis ist eine Entzündung, die entsteht, weil das Immunsystem Fehler macht. Täglich müssen die menschlichen Abwehrzellen Bakterien und Viren erkennen und bekämpfen. Dabei kann es zu Verwechslungen kommen: Körpereigene Strukturen werden als fremd erkannt und vom Immunsystem bekämpft. Es kommt an der Haut, in Gelenken, Sehnenansätzen, Sehnenscheiden und an der Wirbelsäule zu Entzündungen, die starke Schmerzen auslösen können.
Die Psoriasis Arthritis betrifft sowohl die Haut als auch die Gelenke und äußert sich durch eine Vielzahl von Symptomen. Diese reichen von Gelenkschmerzen und -steifigkeit bis hin zu schmerzhaften Schwellungen und der charakteristischen schuppigen Haut, die mit Psoriasis einhergeht.
Die folgenden Organsysteme können betroffen sein:
| Gelenkbefall durch Psoriasis Arthritis | Viele Betroffene haben durch Gelenkschwellungen der Hand- und Fingergelenke Schwierigkeiten, eine Faust zu ballen oder mit den Händen einfache Alltagsverrichtungen, wie z. B. das Öffnen einer Flasche, auszuführen. Schmerzhafte Entzündungen der Knie führen zu Fehlbelastungen mit muskulären Ungleichgewichten. |
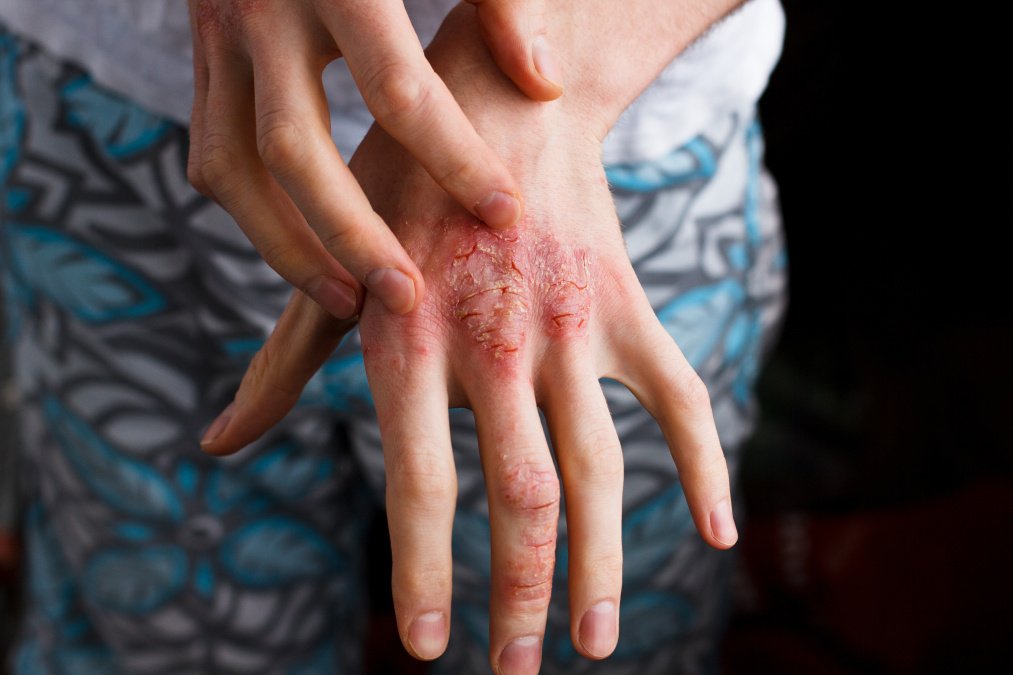
| Hautbefall und Nagelbefall im Rahmen der Psoriasis Arthritis | Die Schuppenflechten-Hautveränderungen (Plaques) werden von vielen Patient:innen als sehr belastend erlebt, weil sie für die Umgebung sichtbar sind. Besonders häufig sind die Ellenbogen-Streckseiten, die Knie und die Kopfhaut von Psoriasis-Plaques befallen. Juckreiz kann ein weiteres belastendes Symptom sein. Besonders problematisch ist der Befall der Hand- und Fußinnenflächen (Psoriasis palmoplantaris) und der Befall des Anal- und Genitalbereiches (Psoriasis inversa). Der Nagelbefall kann optisch einem Nagelpilz ähneln und die Funktion der Hände beeinträchtigen. |
| Befall von Sehnenansätzen (Enthesitis) | Der Übergang von Sehnen in den Knochen (Enthese) kann vom Immunsystem angegriffen werden. Dieses wird als Enthesitis bezeichnet. Relativ typisch für das „Schuppenflechtenrheuma“ sind Schmerzen an der Ferse durch eine Entzündung der Achillessehne. In vielen Fällen werden die Entzündungen lange Zeit als Fersensporn fehlgedeutet. Eine gezielte Ultraschall-Untersuchung durch einen Fachmann für Gelenkultraschall kann Klarheit bringen. |
| Befall der Wirbelsäule |
Die Psoriasis Arthritis hat viele Parallelen zur axialen Spondyloarthritis (Synonym Ankylosierende Spondylitis, Morbus Bechterew). Die Fehler, die das Immunsystem bei beiden Erkrankungen macht, sind ähnlich. Auch im Rahmen einer Psoriasis Arthritis kann es zu einem Befall der Wirbelsäule kommen (Spondyloarthritis psoriatica). Die Versteifung der Wirbelsäule ist meistens weniger ausgeprägt als bei der axialen Spondyloarthritis. Typisch für Entzündungen der Wirbelsäule ist der nächtliche oder frühmorgendliche Schmerz, von dem die Betroffenen aufwachen. |
|
Osteoporose als Folge einer Psoriasis Arthritis |
Das Risiko für Osteoporose ist bei Patient:innen mit „Schuppenflechtenrheuma“ erhöht. Dafür sind in erster Linie drei Ursachen verantwortlich: Immobilität durch Schmerzen, Cortison-Therapie und die Entzündung selber. Eine frühzeitige Abklärung mittels Knochendichtemessung (DXA) ist wichtig um den Verlauf günstig zu beeinflussen. |
|
Entzündungen der Augen (Iridozyklitis, Uveitis anterior)
|
Ähnlich wie bei der axialen Spondyloarthritis kann es zu Entzündungen der Regenbogenhaut des Auges (Iridozyklitis, Uveitis anterior) kommen. Das Auge ist stark gerötet und schmerzhaft. Die Betroffenen können kaum ins Licht schauen. Eine Therapie muss zeitnah erfolgen, um das Augenlicht zu erhalten. |
| Entzündungen des Darms (Morbus Crohn, Colitis ulcerosa) | Die Fehler, die das Immunsystem bei der Psoriasis Arthritis macht, haben Ähnlichkeit mit den Fehlern, die zu einer chronisch-entzündlichen Darmerkrankung (Morbus Crohn , Colitis ulcerosa ) führen. Es ist daher wichtig typische Symptome wie Durchfall, Bauchschmerzen oder Blut im Stuhl zu erfragen. |
| Psychische Probleme im Rahmen einer Psoriasis Arthritis | Es handelt sich bei der Psoriasis Arthritis um eine chronische Erkrankung mit dem Befall verschiedener Organsysteme. Die Vielzahl von Symptomen kann zu psychischen Problemen führen. Insbesondere ist bekannt, dass die Beteiligung der Haut und Fingernägel als besonders belastend empfunden wird und überdurchschnittlich häufig mit Depressionen vergesellschaftet ist. |
Die Rehabilitationsziele orientieren sich am Organbefall und an den Funktionseinschränkungen der Patient:innen. Typische Ziele sind die
Es wird versucht diese Verbesserung messbar zu machen, indem Tests und Assessments eingesetzt werden. Eine Verbesserung der Handkraft kann Ausdruck einer positiven Wirkung einer Rehabilitation sein. Die Verbesserung des Haubefalls wird mittels PASI (Psoriasis Area and Severity Index) dokumentiert.
Für eine erfolgreiche Rehabilitation erfolgt bei Aufnahme eine Bewertung aller betroffenen Organsysteme. Es ist insbesondere zu bewerten, ob entzündliche Aktivität, lokale Funktionsstörungen, eine Schädigung des Gewebes oder eine Chronifizierung der Schmerzen vorliegen. Im Folgenden wird die Behandlung der einzelnen Organsysteme beschrieben.
Durch Gelenkentzündungen kann es zu Veränderungen der Gelenkkapseln kommen. Die umliegende Muskulatur reagiert durch Verkürzung und Abschwächung. In der Rehabilitation werden die Beweglichkeit der Gelenke und eine Verbesserung der Muskulatur durch Ergotherapeut:innen und Physiotherapeut:innen trainiert. Spezialisierte Kliniken bieten ergotherapeutische „Handgruppen“ und physiotherapeutische „Gelenkgruppenanwendungen“ an.
Größere Hautveränderungen werden medikamentös durch immunsuppressive Therapien behandelt. Dieses wird durch äußere Anwendungen, z.B. mit Salben, ergänzt. Ein Heilmittel, das die therapeutischen Effekte des „Toten Meers“ imitiert, ist die Photo-Soletherapie. Natürliche Sole führt zu einer Reduktion der Hautschuppen. Nach einem Wannenbad in hochprozentiger Sole gehen Patient:innen in eine UV-Kabine und erhalten eine definierte Menge ultraviolettes Licht. Das UV-Licht beruhigt das Immunsystem in der Haut und führt zu einer Besserung der Psoriasis-Plaques. Insbesondere beim Befall des Genitalbereiches ist Juckreiz ein häufiges klinisches Problem. Wannenbäder mit juckreizlindernden Inhaltsstoffen sind oftmals effektiv.
Bei der Bewegungstherapie (Nordic Walking, Wassergymnastik, Funktionstraining, Ergometer-Therapie) geht es nicht nur um die Verbesserung der Beweglichkeit der Gelenke. Vielmehr können durch gezielte Anwendungen Entzündungsreaktionen der Wirbelsäule und der Gelenke reduziert werden. Bewegung ist entscheidend um eine Versteifung der Wirbelsäule zu verhindern.
Es ist bekannt, dass eine antientzündliche Ernährung positive Auswirkungen auf entzündlich-rheumatische Erkrankungen hat. Vor allem die Hautbeteiligung (Psoriasis vulgaris) kann durch die Ernährung positiv beeinflusst werden.
Im Rahmen einer rheumatologischen Rehabilitation erhalten die Patient:innen Vorträge zur Ernährung und kochen gemeinsam in der Lehrküche. Das gemeinsame Kochen in der Lehrküche wird von den meisten Patient:innen mit Psoriasis Arthritis als schönes Ereignis empfunden, bei dem quasi nebenbei wichtige Lerninhalte zur Ernährungstherapie vermittelt werden. Dieses ist umso wichtiger, da es ja nicht nur um das Vermitteln von Fakten, sondern besonders auch um Umstellungen von Lebensgewohnheiten geht.
Durch eine gezielte Ernährung können nahezu alle Manifestationen der Psoriasis Arthritis positiv beeinflusst werden.
In spezifischen Schulungen erlangen Patient:innen Kenntnisse über die Erkrankung und werden so Expert:innen für die eigene Erkrankung. Lehrbücher über das Krankheitsbild werden während der Reha ausgeliehen. Je besser sich Patient:innen auskennen, umso besser können sie mit Symptomen der Erkrankung umgehen. Ein wichtiger Nebeneffekt von Schulungen ist der Austausch der Patient:innen untereinander. Es wird so der Kontakt der Patient:innen gebahnt und Gespräche auch außerhalb der Anwendungen werden ermöglicht.
Durch die Vielzahl an Symptomen wird die Erkrankung oft als sehr belastend erlebt. Im Rahmen von Gesprächsgruppen geht es um die Verbesserung des Umgangs mit Einschränkungen durch die Erkrankung. Ängste und eine gedrückte Stimmung/Depression werden thematisiert und bearbeitet. Durch umfassende Informationen sollen die Patient:innen gestärkt werden („Empowerment“) mit dem Ziel, sich nicht mehr der Erkrankung ausgeliefert zu fühlen.
Die berufliche Situation ist ein zentrales Thema der Rehabilitation. Die berufliche Tätigkeit kann gesundheitsfördernd sein, wenn positive Rückmeldungen und Lob erfolgen. Unter dem Erlebnis von Druck und negativen Rückmeldungen kann der Beruf aber auch krankmachend sein. Im Rahmen der Rehabilitation werden berufliche Stressoren thematisiert und Lösungen für Probleme erarbeitet. Bei beruflichen Problemlagen wird eine MBOR (Medizinisch-Beruflich-Orientierte-Rehabilitation) durchgeführt. Dabei erfolgt eine umfassende Analyse der krankheitsbedingten beruflichen Probleme. So wird beispielsweise bei Krankenpfleger:innen mit schwerer, therapierefraktärer Hautbeteiligung der Handinnenflächen (Psoriasis palmoplantaris) eine berufliche Umorientierung notwendig sein, weil durch den Gebrauch von Handdesinfektionsmitteln die Haut der Hände immer wieder gereizt wird. Büroangestellte mit Befall der Wirbelsäule (Spondyloarthritis psoriatica) erhalten möglicherweise eine Empfehlung für einen höhenverstellbaren Schreibtisch, um so die Arbeitsbelastung weiter durchhalten zu können.
Nur wenn Anwendungen nach der Rehabilitation weitergeführt werden, kann ein dauerhafter Rehabilitationserfolg sichergestellt werden. Die Planung der Nachsorge erfolgt bereits während der Rehabilitation. Über die Rentenversicherung können Nachsorgeprogramme wie z.B. IRENA (Intensivierte Reha Nachsorge) für Zuhause verordnet werden. Patient:innen der gesetzlichen Krankenversicherungen erhalten Empfehlungen zum Rehasport oder zum Funktionstraining. In jedem Fall ist die Anbindung an eine Selbsthilfegruppe sinnvoll. Selbsthilfegruppen wie die Deutsche Vereingung Morbus Bechterew (DVMB) und die Deutsche Rheumaliga sind wichtige Partner der rheumatologischen Rehakliniken.
Das „Schuppenflechtenrheuma“ (Psoriasis Arthritis) ist eine besonders komplexe rheumatische Erkrankung, weil eine Vielzahl von Organsystemen betroffen sein kann. In der Rehabilitation erfolgen Behandlungen von Gelenken, Wirbelsäule, Haut, Sehnenansätzen und Psyche. Nur wenn alle Organsysteme erfolgreich verbessert werden, tritt ein nachhaltiger Therapieerfolg ein. Den Rehabilitationskonzepten liegt ein ganzheitlicher Ansatz zugrunde. Für den Erfolg der Rehabilitation ist ein interdisziplinäres Team aus spezialisierten Therapeut:innen, Psycholog:innen, Sozialarbeiter:innen und Ärzt:innen entscheidend.
In den meisten Fällen sind bei Patient:innen mit Psoriasis Arthritis die Hautveränderungen früher vorhanden als die Gelenk- oder Wirbelsäulenentzündungen. Schwierig ist die Diagnosestellung, wenn zunächst die Gelenke betroffen sind und zu diesem Zeitpunkt noch keine Hautbeteiligung vorliegt (Psoriasis Arthritis sine psoriasis). In einem solchen Fall wird die Diagnose aufgrund eines typischen Musters des Gelenkbefalls und einer positiven Familienanamnese gestellt.
In den meisten Fällen sind Gelenkschmerzen das Leitsymptom der Erkrankung. Bei Entzündungen der Sehnenansätze (Enthesitis) oder der Wirbelsäule (Spondyloarthritis psoriatica) treten dort Schmerzen auf.
Der Rheumatologe muss entweder eine Gelenkentzündung, eine Sehnenansatzentzündung (Enthesitis) oder eine Wirbelsäulenentzündung (Spondyloarthrits psoriatica) nachweisen. Zusätzlich fragt er nach typischen Hautveränderungen. Manchmal bestehen nur sehr kleine Hautveränderungen, z.B. im Gehörgang oder auf der Kopfhaut, die dem Betroffenen nicht immer bekannt sein müssen. Eine gründliche körperliche Untersuchung (von Kopf bis Fuß) ist für die Diagnose entscheidend.
Es gibt keinen spezifischen Bluttest auf Psoriasis Arthritis. In schweren Fällen sind die Entzündungswerte im Blut erhöht, was aber keineswegs immer der Fall ist. Dieses ist einer der Gründe, warum die Diagnose oft nicht leicht zu stellen ist.
In einigen Fällen sind die Entzündungswerte (CRP= C-Reaktives-Protein) im Blut erhöht. Das ist dann meistens ein Zeichen für einen schweren und aggressiveren Verlauf der Erkrankung. Die Bestimmung des CRP´s ist daher für den Rheumatologen von besonderer Bedeutung. Ein normales CRP schließt die Erkrankung nicht aus. Im Falle eines erhöhten CRP´s muss unter Umständen aber die Basistherapie angepasst werden.
Die Psoriasis Arthritis wird mit medikamentösen und nicht-medikamentösen Therapien behandelt. Die nicht-medikamentösen Maßnahmen wie Physiotherapie, Ernährungstherapie, Schulungen, Entspannungstherapie und psychologische Maßnahmen sind zentrale Inhalte einer Rehabilitation.
Unter einer gut angepassten medikamentösen und nicht-medikamentösen Therapie ist die Lebenserwartung von Patient:innen mit Psoriasis Arthritis normal. Die rheumatologische Rehabilitation trägt maßgeblich zum Erhalt der Lebensqualität und der Körperfunktionen bei.
Die Beschwerden an der Wirbelsäule sind bei der Psoriasis Arthritis (Spondyloarthritis psoriatica) ähnlich wie die der axialen Spondyloarthritis (Morbus Bechterew). Typisch ist der nächtliche Kreuzschmerz, von dem die Patient:innen aufwachen und durch Bewegung Linderung erlangen. Diese Schmerzen werden als „Kreuzschmerz vom entzündlichen Typ“ bezeichnet.
Typischerweise kommt es bei einem Schub einer Psoriasis Arthritis zu Schwellungen und Schmerzen der Gelenke. Bei Befall der Sehnenansätzen oder der Wirbelsäule werden auch dort Schmerzen angegeben.